เงินเฟ้อค่ารักษาพยาบาลเพิ่มทุกปี ไทย 1O.8% แพงกว่าค่าเฉลี่ยโลก
ใช้แรงทำเงิน & ให้เงินทำงาน กด Subscribe รอเลย…
Youtube | Facebook | TikTok | Instagram | Line
จากบทความเรื่อง ‘เงินเฟ้อทางการแพทย์ ความเสี่ยงของระบบสุขภาพไทย’ โดยสำนักงานสภาพัฒนาการเศรษฐกิจและสังคมแห่งชาติ หรือ สศช. พบว่า
“เงินเฟ้อทางการแพทย์” หรือค่าใช้จ่ายด้านสุขภาพที่คำนวณจากการเบิกจ่ายค่ารักษาพยาบาลของระบบประกันสุขภาพเอกชนมีแนวโน้มเพิ่มขึ้นต่อเนื่อง โดยคาดว่าในปี 2569 ทั่วโลกจะมีอัตราเงินเฟ้อทางการแพทย์ อยู่ที่ 10.3% เพิ่มขึ้นต่อเนื่องจาก ปี 2567-2568 (2026 Global Medical Trends, 2025) ขณะที่ประเทศไทย มีอัตราเงินเฟ้อทางการแพทย์ อยู่ที่ 10.8% ในปี 2568 สูงกว่าอัตราเงินเฟ้อทั่วไป ที่ 0.7% ในปี 2568 กว่า 15 เท่า (WTW, 2025)
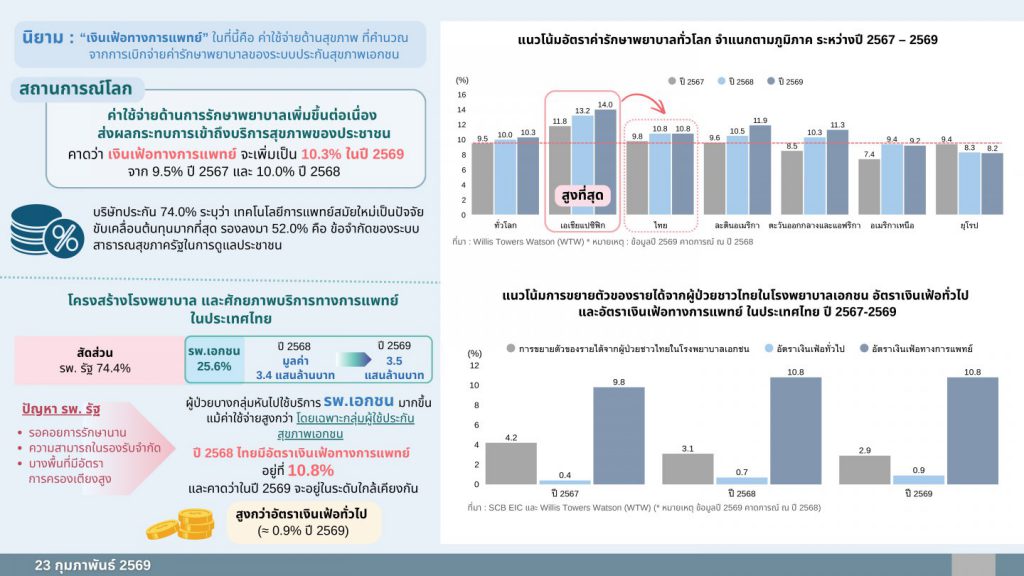
สาเหตุสำคัญมาจากต้นทุนด้านสุขภาพ
โดยบริษัทประกัน 74.0% ระบุว่า เทคโนโลยีการแพทย์สมัยใหม่เป็นปัจจัยขับเคลื่อนต้นทุนมากที่สุด รองลงมาคือ ข้อจำกัดในการรองรับของสาธารณสุขภาครัฐ (52.0%) ขณะเดียวกัน ศักยภาพการให้บริการทางการแพทย์ของโรงพยาบาลไทย โดยเฉพาะโรงพยาบาลรัฐยังมีข้อจำกัดหลายด้านทั้งความหนาแน่นของอัตราครองเตียงผู้ป่วย ระยะรอคอยการรักษานาน ส่งผลให้ผู้ป่วยที่มีกำลังซื้อบางส่วนหันไปใช้บริการโรงพยาบาลเอกชนมากขึ้น แม้จะมีค่าใช้จ่ายสูงกว่าก็ตาม

ปัจจัยที่ทำให้เกิดภาวะเงินเฟ้อทางการแพทย์ในโรงพยาบาลเอกชนไทย ได้แก่
1. การลงทุนในเทคโนโลยีการแพทย์ที่ทันสมัย โรงพยาบาลเอกชน 92.0% ได้นำมาใช้เพื่อเพิ่มประสิทธิภาพรักษาและความสามารถในการแข่งขัน อย่างไรก็ตาม การลงทุนที่มีต้นทุนสูงอาจกระตุ้นให้มีการใช้งานมากขึ้นเพื่อความคุ้มค่า ส่งผลให้ต้นทุนบริการเพิ่มขึ้นถูกส่งผ่านไปยังค่ารักษาพยาบาลและเบี้ยประกัน
2. การแข่งขันด้านค่าตอบแทนบุคลากรการแพทย์ โรงพยาบาลเอกชนเสนอค่าตอบแทนบุคลากรสูงเพื่อดึงดูดบุคลากรผู้เชี่ยวชาญ ทำให้ค่าใช้จ่ายส่วนนี้เป็นรายการที่มีสัดส่วนสูงสุด โดยในปี 2568 คิดเป็น 45.0% ของค่าใช้จ่ายทั้งหมดในโรงพยาบาลเอกชน ถือเป็นปัจจัยสำคัญที่ผลักดันให้ต้นทุนการให้บริการโรงพยาบาลปรับสูงขึ้น
3. การกำหนดราคายาและเวชภัณฑ์ในโรงพยาบาลเอกชนในระดับสูง เนื่องจากภาคเอกชนมีต้นทุนด้านอาคารสถานที่และการบริหารจัดการ การตั้งราคาจึงขึ้นอยู่กับโครงสร้างต้นทุนและดุลยพินิจผู้บริหาร ต่างจากโรงพยาบาลรัฐที่มีการกำกับราคากลางผ่านบัญชียาหลักแห่งชาติ
4. การใช้บริการทางการแพทย์ของผู้เอาประกันมีแนวโน้มเพิ่มขึ้น สะท้อนผ่านการเพิ่มขึ้นของอัตราการเรียกร้องค่าสินไหมประกันสุขภาพ (Loss Ratio) ส่วนหนึ่งเกิดจากรูปแบบความคุ้มครองแบบเหมาจ่าย ที่สร้างแรงจูงใจให้เกิดการให้บริการทางแพทย์เกินจำเป็น คิดเป็น 28.0% ของอัตราเคลมประกันสุขภาพทั้งหมด แต่เกิดจากผู้เอาประกันเพียง 5.0% เท่านั้น

แนวทางการบริหารจัดการเพื่อแก้ไขปัญหา
ปัจจุบัน คปภ. และภาคธุรกิจประกันภัย ได้เริ่มนำเกณฑ์ Co-payment มาใช้จำกัดการใช้บริการทางการแพทย์เกินความจำเป็นแล้ว ดังนั้นเพื่อลดผลกระทบต่อความสามารถของประชาชนในการเข้าถึงบริการทางการแพทย์ที่มีคุณภาพ จึงจำเป็นต้องมีแนวทางที่เหมาะสม ดังนี้
1. การกำหนดเพดานควบคุมราคา ภาครัฐควรมีกลไกกำกับดูแลราคายาและเวชภัณฑ์ที่จำเป็นในโรงพยาบาลเอกชน เพื่อคุ้มครองผู้บริโภคให้เข้าถึงบริการสุขภาพที่มีคุณภาพ ในราคาที่เป็นธรรม รวมถึงกำหนดให้มีการเปิดเผยโครงสร้างต้นทุนแบบเปรียบเทียบได้มีราคามาตรฐานอ้างอิงภายในประเทศ เพื่อช่วยในการตัดสินใจเลือกใช้บริการ
2. การนำเทคโนโลยีปัญญาประดิษฐ์มาใช้ในระบบบริการสุขภาพ เพื่อเพิ่มประสิทธิภาพการให้บริการและลดต้นทุนดำเนินงาน อาทิการนัดหมาย การเคลมประกัน
3. การสร้างการมีส่วนร่วมของผู้ป่วยในการเลือกแนวทางการรักษา ผู้ป่วยต้องมีส่วนร่วมในการตัดสินใจรักษา สอบถามถึงทางเลือกในการตรวจหรือหัตถการ รวมถึงผลดี/ผลเสียที่อาจเกิดขึ้น เพื่อหลีกเลี่ยงการรักษาเกินความจำเป็น

























